Zrozumienie, ilu lekarzy pracuje w Polsce, to znacznie więcej niż tylko sucha statystyka. To klucz do oceny kondycji naszego systemu opieki zdrowotnej, wskaźnik dostępności usług medycznych dla pacjentów i barometr wyzwań, przed którymi stoi kraj. W kontekście roku 2026, bazując na najnowszych dostępnych danych, postaramy się przyjrzeć tej kwestii kompleksowo. Moim zdaniem, analiza ta pozwoli nam nie tylko poznać aktualne liczby, ale przede wszystkim zrozumieć szerszy kontekst, w jakim funkcjonuje polska medycyna, od demografii po geograficzne rozmieszczenie specjalistów.
Liczba lekarzy w Polsce w 2026 roku i kluczowe wyzwania
- W Polsce jest 166,5 tys. lekarzy z prawem wykonywania zawodu, z czego 141,2 tys. pracuje z pacjentem (dane GUS 2024).
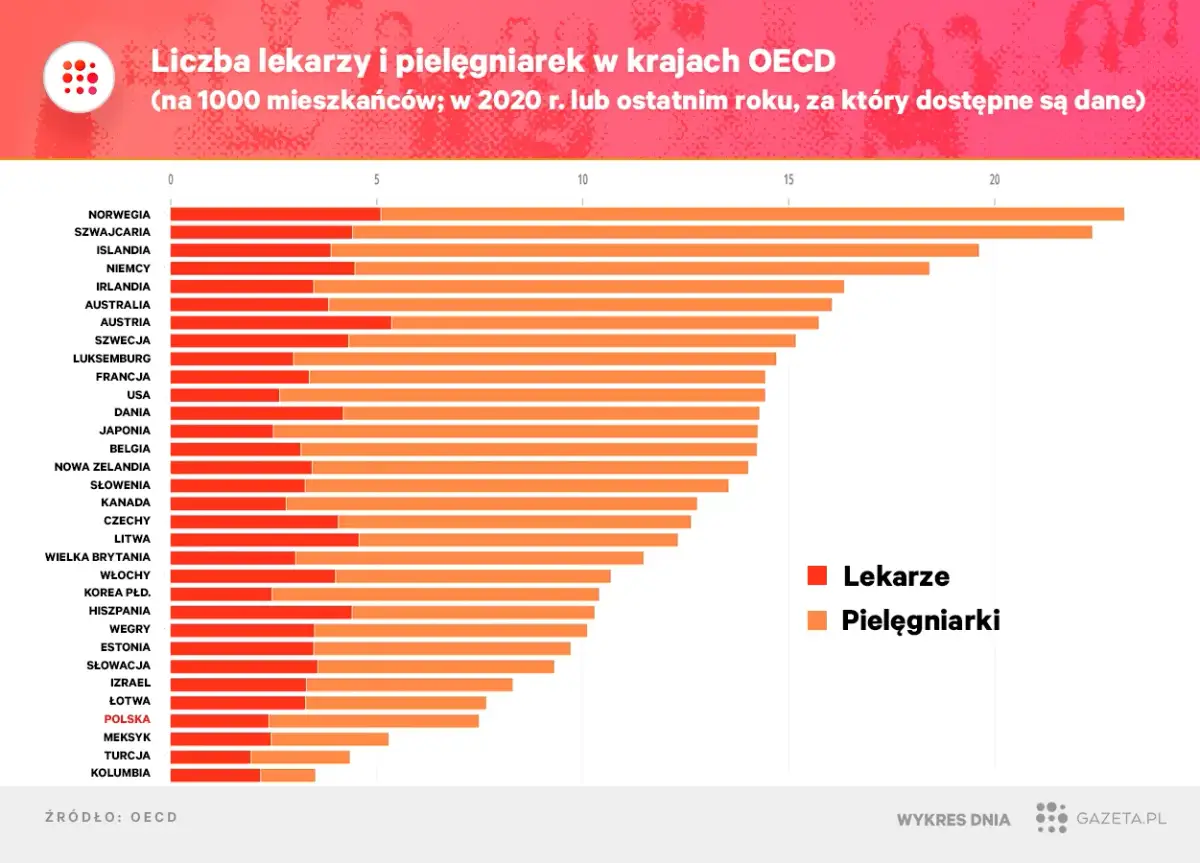
- Polska ma jeden z najniższych wskaźników lekarzy na 1000 mieszkańców w Unii Europejskiej.
- Wśród lekarzy dominują osoby w wieku 30-39 lat, ale duży odsetek to medycy w wieku emerytalnym.
- Kobiety stanowią około 60% wszystkich lekarzy, co wskazuje na feminizację zawodu.
- Brakuje specjalistów w dziedzinach takich jak psychiatria (zwłaszcza dziecięca), anestezjologia i interna.
- Najwięcej lekarzy na 10 tys. mieszkańców notuje się w woj. mazowieckim i łódzkim, najmniej w lubuskim.

Ilu dokładnie lekarzy pracuje w Polsce? Aktualne dane, które musisz znać
Zgodnie z najnowszymi danymi Głównego Urzędu Statystycznego (GUS) na rok 2024, liczba osób posiadających prawo wykonywania zawodu lekarza w Polsce wynosiła 166,5 tysiąca. To jednak tylko część obrazu. Kluczowe jest rozróżnienie między tą liczbą a faktyczną kadrą medyczną aktywnie pracującą z pacjentem, która w tym samym okresie liczyła 141,2 tysiąca lekarzy. Warto zauważyć, że w porównaniu do roku 2023, kiedy to prawo wykonywania zawodu posiadało 163,2 tys. lekarzy, a 137,4 tys. pracowało z pacjentami, obserwujemy pewien wzrost. Analizując te dane w perspektywie roku 2026, musimy pamiętać, że wszelkie prognozy opierają się na bieżących trendach, a dynamika zmian w systemie zdrowia jest złożona.
Prawo wykonywania zawodu a realna praca z pacjentem – kluczowe rozróżnienie
Rozróżnienie między liczbą lekarzy posiadających prawo wykonywania zawodu (PWZ) a tymi, którzy faktycznie pracują z pacjentem, jest absolutnie kluczowe dla rzetelnej oceny stanu kadry medycznej w Polsce. Osoby z PWZ to wszyscy absolwenci medycyny, którzy ukończyli staż i uzyskali uprawnienia, ale nie wszyscy z nich są aktywni zawodowo w bezpośrednim kontakcie z pacjentem. Dane z 2024 roku, wskazujące na 166,5 tysiąca osób z PWZ i 141,2 tysiąca lekarzy pracujących bezpośrednio z pacjentem, jasno pokazują tę różnicę. Oznacza to, że ponad 25 tysięcy lekarzy z uprawnieniami nie jest obecnie zaangażowanych w bezpośrednią opiekę nad chorymi. Może to wynikać z pracy w administracji, przemyśle farmaceutycznym, badaniach naukowych, emigracji, urlopów macierzyńskich czy po prostu z wyboru innej ścieżki zawodowej. Ta luka ma realny wpływ na dostępność lekarzy dla pacjentów.
Lekarze i lekarze dentyści – jak prezentują się liczby w obu grupach zawodowych?
Główna część naszej analizy skupia się na lekarzach medycyny ogólnej, ponieważ to ich liczba i dostępność są najczęściej przedmiotem debaty publicznej i mają bezpośredni wpływ na funkcjonowanie podstawowej i specjalistycznej opieki zdrowotnej. Chociaż szczegółowe dane dotyczące lekarzy dentystów nie zostały przedstawione w źródłach, z moich obserwacji wynika, że w tej grupie zawodowej również występują wyzwania, choć nieco innej natury. Podobnie jak w przypadku lekarzy, dentyści borykają się z problemami demograficznymi, nierównomiernym rozmieszczeniem geograficznym oraz zmieniającymi się preferencjami młodych adeptów zawodu. Niemniej jednak, to dostępność lekarzy medycyny ogólnej i specjalistów jest w centrum uwagi, gdy mówimy o systemowych niedoborach.
Czy liczba lekarzy rośnie? Analiza trendów z ostatnich lat
Analizując dane z ostatnich lat, wyraźnie widać trend wzrostowy w liczbie lekarzy w Polsce. Jak już wspomniałam, w 2024 roku prawo wykonywania zawodu posiadało 166,5 tys. lekarzy, a 141,2 tys. faktycznie pracowało z pacjentem. To wzrost w stosunku do 2023 roku, kiedy te liczby wynosiły odpowiednio 163,2 tys. i 137,4 tys. Oznacza to, że w ciągu roku przybyło około 3,3 tys. lekarzy z PWZ i 3,8 tys. aktywnie pracujących. Ten wzrost, choć pozytywny, budzi pytanie, czy jest on wystarczający w kontekście rosnących potrzeb starzejącego się społeczeństwa i narastających wyzwań zdrowotnych. Moim zdaniem, dynamika wzrostu jest zbyt wolna, aby w pełni sprostać deficytom, które narastały przez lata, zwłaszcza biorąc pod uwagę wskaźniki na tle innych krajów Unii Europejskiej.
Polska na tle Europy – czy mamy powody do niepokoju?
Porównanie Polski z innymi krajami europejskimi pod względem liczby lekarzy na 1000 mieszkańców niestety wciąż budzi pewne obawy. Historycznie, Polska plasowała się w czołówce krajów z najniższymi wskaźnikami. Starsze dane OECD z 2018 roku wskazywały na zaledwie 2,4 lekarza na 1000 mieszkańców w Polsce, podczas gdy średnia unijna wynosiła wówczas 3,8. Chociaż nowsze dane pokazują pewną poprawę, Polska nadal pozostaje poniżej średniej Unii Europejskiej. Ta dysproporcja ma bezpośrednie przełożenie na polskiego pacjenta, wpływając na czas oczekiwania na wizytę, dostępność specjalistów i ogólną jakość opieki. Uważam, że bez znaczącej poprawy w tym obszarze, trudno będzie mówić o pełnej satysfakcji z funkcjonowania systemu.
Wskaźnik liczby lekarzy na 1000 mieszkańców – jak wypadamy w unijnych rankingach?
Wskaźnik liczby lekarzy na 1000 mieszkańców jest jednym z podstawowych mierników dostępności opieki zdrowotnej. Jak już wspomniałam, Polska od lat należy do krajów z najniższymi wskaźnikami w Unii Europejskiej. Mimo pewnych pozytywnych zmian i wzrostu liczby lekarzy, wciąż nie udało nam się dogonić średniej unijnej. To oznacza, że na tysiąc Polaków przypada statystycznie mniej lekarzy niż na tysiąc mieszkańców większości krajów UE. Taka sytuacja prowadzi do przeciążenia istniejącej kadry medycznej, dłuższych kolejek do specjalistów i utrudnionego dostępu do podstawowej opieki zdrowotnej, szczególnie w regionach mniej zurbanizowanych. W mojej ocenie, to jeden z najpoważniejszych problemów, z którym musi zmierzyć się polski system zdrowia.
Kraje z najlepszym i najgorszym dostępem do lekarza – co z tego wynika dla polskiego pacjenta?
Patrząc na mapę Europy, kraje takie jak Austria czy Niemcy często są wymieniane jako te z najlepszym dostępem do lekarza, charakteryzujące się wysokimi wskaźnikami liczby lekarzy na 1000 mieszkańców. Z drugiej strony, obok Polski, w dolnej części rankingów często pojawiają się inne kraje Europy Środkowo-Wschodniej. Co to oznacza dla polskiego pacjenta? Niska pozycja Polski w tych rankingach przekłada się na konkretne problemy: długie czasy oczekiwania na wizyty u specjalistów, utrudniony dostęp do lekarza rodzinnego, szczególnie w okresach wzmożonych zachorowań, a także ograniczony wybór placówek medycznych. W konsekwencji pacjenci mogą odczuwać frustrację, a ich stan zdrowia może pogarszać się z powodu opóźnień w diagnostyce i leczeniu. To wyzwanie, które wymaga systemowych rozwiązań.

Demograficzny portret polskiego lekarza – kto nas leczy?
Zrozumienie demograficznego portretu polskiego lekarza jest niezbędne do przewidywania przyszłych potrzeb kadrowych i planowania rozwoju systemu opieki zdrowotnej. Dane z 2024 roku rysują obraz zawodu, który jest w trakcie głębokich przemian, z wyraźnymi trendami starzenia się kadry i feminizacji. Te czynniki mają ogromne konsekwencje dla dostępności usług medycznych i sposobu ich świadczenia. Moim zdaniem, ignorowanie tych trendów byłoby poważnym błędem strategicznym.
Średni wiek medyka w Polsce i rosnący problem luki pokoleniowej
Analizując strukturę wiekową lekarzy, dostrzegam, że najliczniejszą grupę wśród lekarzy pracujących bezpośrednio z pacjentem stanowią osoby w wieku 30-39 lat, które w 2024 roku stanowiły 23,1% całej kadry. To pozytywny sygnał, wskazujący na napływ młodych specjalistów. Jednakże, jednocześnie obserwujemy duży odsetek lekarzy w wieku emerytalnym lub bliskim emerytury. To właśnie ta grupa, często z ogromnym doświadczeniem, stanowi ważny filar systemu. Jej stopniowe odchodzenie z zawodu rodzi poważne obawy o lukę pokoleniową. Jeśli młodzi lekarze nie będą w stanie w pełni zastąpić odchodzących na emeryturę, system opieki zdrowotnej może stanąć przed jeszcze większymi wyzwaniami kadrowymi, niż obecnie.
Lekarze-emeryci – jak duża część kadry kontynuuje pracę po osiągnięciu wieku emerytalnego?
Zjawisko kontynuowania pracy przez lekarzy po osiągnięciu wieku emerytalnego jest w Polsce powszechne i odgrywa kluczową rolę w utrzymaniu ciągłości opieki zdrowotnej. Wielu doświadczonych medyków decyduje się pozostać aktywnymi zawodowo, często ze względu na poczucie misji, chęć dzielenia się wiedzą, ale także z przyczyn ekonomicznych. Ich obecność w systemie jest nieoceniona, zwłaszcza w obliczu niedoborów kadrowych i długiego czasu potrzebnego na wyszkolenie nowego specjalisty. Jednakże, poleganie na tej grupie jako na stałym rozwiązaniu jest ryzykowne. W końcu każdy lekarz-emeryt w pewnym momencie zdecyduje się na całkowite zakończenie pracy, co może gwałtownie pogłębić braki kadrowe. To swego rodzaju cichy bufor, którego zniknięcie może być bardzo odczuwalne.
Feminizacja zawodu medycznego – czy medycyna staje się domeną kobiet?
Dane są jednoznaczne: medycyna w Polsce staje się coraz bardziej sfeminizowanym zawodem. Kobiety stanowią około 60% wszystkich lekarzy w Polsce, a ich udział w studiach medycznych jest jeszcze wyższy. Ten trend ma szereg potencjalnych konsekwencji dla systemu opieki zdrowotnej. Z jednej strony, może to prowadzić do większej elastyczności w organizacji pracy, np. w kontekście pracy w niepełnym wymiarze godzin, co może być zarówno wyzwaniem, jak i szansą. Z drugiej strony, feminizacja może wpływać na wybory specjalizacyjne, z potencjalnym większym zainteresowaniem dziedzinami uznawanymi za mniej obciążające fizycznie lub bardziej elastyczne. Moim zdaniem, system musi się dostosować do tej zmiany, oferując rozwiązania wspierające rozwój zawodowy kobiet-lekarek, jednocześnie zapewniając ciągłość opieki.

Specjalizacje deficytowe i najbardziej oblegane – do kogo najtrudniej się dostać?
Analiza specjalizacji medycznych w Polsce ujawnia złożony obraz, w którym obok dziedzin cieszących się dużą popularnością, istnieją obszary z krytycznymi niedoborami. Ta dysproporcja ma bezpośrednie przełożenie na pacjentów, którzy często zmagają się z długimi kolejkami i ograniczonym dostępem do potrzebnych specjalistów. Co ciekawe, niektóre specjalizacje, takie jak interna, wykazują paradoks bycia jednocześnie popularnymi i deficytowymi, co świadczy o ogromnym zapotrzebowaniu na nie.
Których specjalistów brakuje najbardziej? Mapa krytycznych niedoborów w systemie
Raporty i analizy jasno wskazują na specjalizacje, w których Polska boryka się z poważnymi niedoborami. Na czele tej listy niezmiennie znajduje się psychiatria, zwłaszcza dziecięca, gdzie braki są alarmujące i prowadzą do dramatycznych konsekwencji dla najmłodszych pacjentów. Równie krytyczna jest sytuacja w anestezjologii, gdzie niedobory mogą wpływać na dostępność zabiegów operacyjnych, oraz w internie. Braki w tych dziedzinach są krytyczne, ponieważ dotyczą podstawowych filarów systemu opieki zdrowotnej. Psychiatrzy leczą zdrowie psychiczne, anestezjolodzy umożliwiają bezpieczne operacje, a interniści stanowią trzon opieki szpitalnej i ambulatoryjnej. Ich niedobory oznaczają realne zagrożenie dla zdrowia i życia pacjentów.
Choroby wewnętrzne i medycyna rodzinna – specjalizacje, których jest najwięcej
W 2024 roku najpopularniejsze specjalizacje w Polsce to choroby wewnętrzne (18,2 tys. specjalistów), medycyna rodzinna (10,8 tys.) oraz pediatria (7,4 tys.). To właśnie te dziedziny stanowią podstawę systemu opieki zdrowotnej, zapewniając zarówno podstawową opiekę, jak i leczenie szerokiego spektrum schorzeń. Medycyna rodzinna pełni rolę pierwszego kontaktu, koordynując opiekę nad pacjentem, natomiast interniści są kluczowi w szpitalach i poradniach. Warto jednak zwrócić uwagę na wspomniany paradoks interny – mimo dużej liczby specjalistów, wciąż jest ona uznawana za deficytową. Wynika to z ogromnego zapotrzebowania na ich usługi, co sprawia, że nawet liczna grupa nie jest w stanie sprostać wszystkim potrzebom. To pokazuje, że sama liczba specjalistów nie zawsze jest wystarczającym wskaźnikiem dostępności.
Co przyciąga młodych lekarzy? Najchętniej wybierane ścieżki specjalizacyjne
Wybór specjalizacji przez młodych lekarzy jest złożonym procesem, na który wpływa wiele czynników. Z moich obserwacji wynika, że perspektywy zarobkowe odgrywają tu znaczącą rolę – specjalizacje oferujące wysokie wynagrodzenie w sektorze prywatnym, takie jak dermatologia, okulistyka czy chirurgia plastyczna, często cieszą się dużym zainteresowaniem. Ważne są także warunki pracy, możliwość rozwoju naukowego i zawodowego, a także prestiż danej dziedziny. Młodzi lekarze poszukują również specjalizacji, które oferują lepszą równowagę między życiem zawodowym a prywatnym, co może tłumaczyć mniejsze zainteresowanie dziedzinami wymagającymi intensywnych dyżurów czy pracy w trudnych warunkach. System powinien aktywnie zachęcać do wyboru specjalizacji deficytowych, oferując atrakcyjne warunki rezydentury i perspektywy stabilnego zatrudnienia.

Geograficzne dysproporcje – gdzie w Polsce o lekarza jest najtrudniej?
Niestety, dostęp do lekarza w Polsce jest nierównomierny i znacząco różni się w zależności od regionu. Ta geograficzna dysproporcja jest jednym z najbardziej palących problemów systemu opieki zdrowotnej, prowadząc do sytuacji, w której mieszkańcy niektórych województw mają znacznie trudniejszy dostęp do podstawowej i specjalistycznej opieki medycznej niż inni. To zjawisko ma głębokie korzenie i wymaga kompleksowych działań.
Wielkie miasta kontra prowincja – przepaść w dostępie do opieki medycznej
Przepaść w dostępie do opieki medycznej między dużymi aglomeracjami a obszarami wiejskimi i mniejszymi miejscowościami jest w Polsce bardzo wyraźna. Wielkie miasta, takie jak Warszawa, Kraków czy Łódź, koncentrują większość placówek medycznych, szpitali uniwersyteckich i specjalistycznych klinik, co naturalnie przyciąga lekarzy. Na prowincji natomiast brakuje zarówno infrastruktury, jak i atrakcyjnych warunków pracy, co zniechęca młodych medyków do osiedlania się tam. Skutkuje to tym, że mieszkańcy mniejszych miejscowości muszą pokonywać często dziesiątki, a nawet setki kilometrów, aby dostać się do specjalisty, co jest szczególnie uciążliwe dla osób starszych i przewlekle chorych. Moim zdaniem, jest to jeden z głównych czynników pogłębiających nierówności zdrowotne w społeczeństwie.
Ranking województw – które regiony mają najwięcej, a które najmniej lekarzy?
Analiza wskaźników liczby lekarzy na 10 tys. mieszkańców w poszczególnych województwach jasno pokazuje skalę dysproporcji. Dane z 2024 roku, które przedstawiło Remedium.pl, wskazują na znaczące różnice. W województwach z najwyższymi wskaźnikami, takich jak mazowieckie (46,9) czy łódzkie (44,1), dostęp do lekarza jest relatywnie lepszy. Z kolei w regionach takich jak lubuskie (26,2) sytuacja jest znacznie trudniejsza. Poniższa tabela ilustruje te różnice:
| Województwo | Liczba lekarzy na 10 tys. mieszkańców (2024) |
|---|---|
| Mazowieckie | 46,9 |
| Łódzkie | 44,1 |
| Lubuskie | 26,2 |
| ... | ... |
Konsekwencje tych różnic dla mieszkańców są poważne. W regionach z niższymi wskaźnikami pacjenci doświadczają dłuższych kolejek, mniejszego wyboru specjalistów i trudniejszego dostępu do nowoczesnych metod leczenia. To z kolei może prowadzić do opóźnień w diagnostyce, pogorszenia stanu zdrowia i zwiększenia śmiertelności z powodu chorób, które w innych regionach byłyby skutecznie leczone. W mojej ocenie, konieczne są kompleksowe programy zachęt dla lekarzy, aby decydowali się na pracę w mniej atrakcyjnych regionach.
Prognozy na przyszłość – co czeka polski system ochrony zdrowia?
Patrząc w przyszłość, polski system ochrony zdrowia stoi przed szeregiem wyzwań i niewiadomych, zwłaszcza w kontekście kadry medycznej. Obecna sytuacja, choć wykazuje pewne pozytywne trendy, nadal jest daleka od ideału. Kluczowe będzie monitorowanie liczby studentów medycyny, zjawiska emigracji zarobkowej oraz rozstrzygnięcie debaty o rzeczywistym zapotrzebowaniu na lekarzy.
Liczba studentów medycyny a realne zapotrzebowanie – czy nadganiamy braki kadrowe?
W ostatnich latach obserwujemy znaczący wzrost liczby studentów na kierunkach medycznych, co jest efektem zwiększenia limitów przyjęć na uczelniach. To z pewnością krok w dobrym kierunku, mający na celu zniwelowanie braków kadrowych. Jednakże, proces kształcenia lekarza jest długotrwały – trwa co najmniej 6 lat studiów i dodatkowo staż oraz specjalizacja. Oznacza to, że efekty tych działań będą widoczne dopiero za dekadę. Moim zdaniem, sam wzrost liczby studentów nie wystarczy. Konieczne jest również zapewnienie odpowiednich warunków do odbywania rezydentur i tworzenie atrakcyjnych miejsc pracy, aby młodzi lekarze po ukończeniu studiów faktycznie zasilili polski system opieki zdrowotnej, a nie decydowali się na emigrację.
Emigracja zarobkowa lekarzy – czy skala zjawiska wciąż stanowi zagrożenie?
Problem emigracji zarobkowej polskich lekarzy od lat stanowi poważne zagrożenie dla polskiego systemu opieki zdrowotnej. Mimo pewnych popraw w wynagrodzeniach i warunkach pracy, nadal wielu młodych medyków rozważa wyjazd za granicę w poszukiwaniu lepszych perspektyw. Główne przyczyny to często wyższe zarobki, lepsze warunki pracy, większe możliwości rozwoju zawodowego i naukowego, a także bardziej przewidywalna ścieżka kariery w krajach Europy Zachodniej. Skala zjawiska, choć być może nieco mniejsza niż w szczytowych latach, wciąż jest znacząca i osłabia potencjał kadrowy Polski. Uważam, że dopóki nie zostaną stworzone konkurencyjne warunki zatrudnienia i rozwoju, problem ten będzie się utrzymywał, stanowiąc stałe wyzwanie dla systemu.
Przeczytaj również: Do jakiego lekarza z bólem międzyżebrowym? Sprawdź, gdzie szukać pomocy
Nadpodaż czy niedobór? Sprzeczne prognozy i ich potencjalne konsekwencje dla pacjentów
W debacie publicznej pojawiają się sprzeczne prognozy dotyczące przyszłej liczby lekarzy w Polsce. Niektórzy eksperci, wskazując na rosnącą liczbę studentów medycyny, przewidują, że w perspektywie kilkunastu lat możemy stanąć w obliczu nadpodaży lekarzy. Inni z kolei argumentują, że starzejące się społeczeństwo, rosnące potrzeby zdrowotne i utrzymująca się emigracja sprawią, że niedobory będą się pogłębiać. Obie te prognozy mają potencjalne konsekwencje dla pacjentów. Nadpodaż mogłaby prowadzić do obniżenia jakości kształcenia i konkurencji na rynku pracy, ale teoretycznie zwiększyłaby dostępność. Niedobór natomiast oznaczałby dalsze wydłużanie kolejek, przeciążenie lekarzy i pogorszenie jakości opieki. Moim zdaniem, kluczowe jest znalezienie złotego środka i precyzyjne planowanie polityki zdrowotnej, aby uniknąć zarówno jednego, jak i drugiego skrajnego scenariusza, zapewniając pacjentom stabilny i wysokiej jakości dostęp do usług medycznych.